Non-Hodgkin-Lymphom (NHL)
Autor: Dr. med. Gesche Tallen, Zuletzt geändert: 21.07.2009 https://kinderkrebsinfo.de/doi/e3276
Krankheitsbild
Non-Hodgkin-Lymphome (NHL) sind primär lokalisierte maligne Erkrankungen des lymphatischen Systems. Ihr Anteil an den malignen Erkrankungen bei Kindern unter 15 Jahren beträgt etwa 6.9 %. Jährlich ist mit 9 Neuerkrankungen auf 1 Million Kinder unter 15 Jahren zu rechnen. Vor dem dritten Lebensjahr ist die Erkrankung selten. Ab dem vierten Lebensjahr ist die Inzidenz gleichbleibend ohne ausgeprägten Altersgipfel. Das Geschlechtsverhältnis weiblich zu männlich beträgt 1 : 2.8, variiert jedoch stark, je nach Subentität.
Aktueller Leitfaden zu Non-Hodgkin-Lymphomen und B-ALL im Kindes- und Jugendalter (PDF-Datei 461 kB, Stand 09.02.2005): Diagnostik, Klassifizierung, Staging und Stratifizierung in Therapiegruppen, Empfehlungen zu Notfallsituationen und Vorgehen beim akuten Zellzerfallsyndrom (publiziert von der NHL-BFM Studienzentrale, Studienleiter NHL-BFM Prof. Dr. med. Alfred Reiter)
Lokalisation und Symptomatik
- schmerzlose Lymphknotenschwellungen, persistierendes Fieber unklarer Ätiologie
- remittierende Bauchschmerzen, Invagination, Ileus bei abdominalem Befall
- chronischer Husten, im fortgeschrittenen Stadium Stridor, Halsvenenstauung bei mediastinalem Befall
- Zeichen des erhöhten intracraniellen Drucks (Kopfschmerzen, Nüchternerbrechen), Hirnnervenausfälle, bei intracerebralem ZNS-Befall
- periphere Lähmungen, sensible Ausfälle, im fortgeschrittenen Stadium Querschnittssymptomatik bei intraspinalem Befall
- Hepato-/Splenomegalie (bei peripheren T-Zell-Lymphomen bereits im frühen Krankheitsstadium, ansonsten vorwiegend bei fortgeschrittener Erkrankung vorkommend)
- Notfallsituationen sind: obere Einflussstauung, Tracheakompression und Perikardergüsse bei mediastinalen Lymphomen, Oligo-Anurie mit der Gefahr der Hyperkaliämie bei Niereninfiltrationen, Querschnittslähmung bei intraspinalen, epiduralen Lymphomen
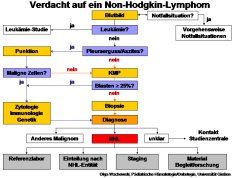
Diagnostik
- körperliche Untersuchung (insbesondere alle Lymphknotenstationen, Haut, Nasen-Rachen-Raum, Leber und Milz, neurologischer Status, Hoden)
- Blutbild (mit Differentialblutbild, Retikulozytenzahl, Ausstrichen)
- Knochenmarkuntersuchung (Zytomorphologie, Immunologie, Zytogenetik, Molekulargenetik)
- Liquoruntersuchung (Zellzahl, Zytomorphologie)
- Histologie, Immunhistochemie (nach Biopsie) eines befallenen Lymphknotens respektive eines anderen befallenen Gewebes
- Zytologie und Immunphänotypisierung vitaler Lymphomzellen bei Körperhöhlenergüssen oder signifikantem Knochenmarkbefall (bei Vorliegen von mehr als 20 % Lymphomzellen im Präparat und deren eindeutiger Klassifizierbarkeit nach der FAB-Klassifikation ist eine Diagnosestellung auch ohne Histologie möglich)
- prätherapeutischer Parameter der Tumormasse: Serumkonzentration der Lactatdehydrogenase (LDH)
- prätherapeutische Diagnostik zur Erkennung von Therapierisiken (Blutgruppe, Blutgerinnung, Leberenzyme und -funktionsparameter, serologischer Status)
- Sonographie (Abdomen, Hals, Axillae, Supraclavicularregion, vorderes Mediastinum, Thorax, Hoden)
- Röntgen-Thoraxaufnahme in 2 Ebenen
- MRT des Neurocranium
- Zusatzuntersuchungen durch Schnittbildverfahren (CT, MRT) bei speziellen Fragestellungen
Klassifizierung
-
Minimalanforderung: Histopathologie, Zytomorphologie, Immunphänotypisierung
-
Ergänzend: Zytogenetik, Molekulargenetik
-
Ordnungsprinzipien: immunphänotypische Zugehörigkeit zur T- oder B-Zell-Reihe, Bezugnahme auf die vermutete "normale" Zellkategorie des Immunsystems, "grading" in niedrig- und hochmaligne Lymphome
-
Klassifikation: nach Kiel-Klassifikation oder REAL-Klassifikation
Prätherapeutische Stadieneinteilung
-
St. Jude Stadieneinteilung
Therapie
- Rationale: Die unterschiedlichen Behandlungsstrategien richten sich primär nach der Subentität
- Lymphoblastische Lymphome: ALL-Therapiestrategie
- B-Zell-Lymphome (Lymphome reifer peripherer B-Zellen): NHL-Therapiestrategie
- Großzellig anaplastische Lymphome (unabhängig vom Immunphänotyp): NHL-Therapiestrategie
Studien
Nachsorge
-
Überwachung der Remission nach Therapieende (Blutbild, LDH, klinische und bildgebende Kontrollen des Lokalbefundes)
-
bei Patienten mit lymphoblastischen Lymphomen alle 2 bis 4 Wochen in den ersten 2 Jahren, alle 4 bis 8 Wochen im 3. Jahr, alle 3 Monate im 4. Jahr nach Therapiebeginn, danach individuell
-
bei Patienten mit B-Zell-Lymphomen und großzellig anaplastischen Lymphomen alle 2 bis 4 Wochen im 1. Jahr, alle 2 Monate im 2. Jahr nach Therapiebeginn, danach individuell
-
Liquor- und Knochenmarkuntersuchungen nur bei Rezidivverdacht
-
Überwachung von Spätfolgen der Therapie (Spermiogenesestörungen bei Jungen, Anthracyclin-verursachte Kardiomyopathie, sekundäre Neoplasien)
Nachsorgeplan Reife B-Zell Non-Hodgkin Lymphome/B-ALL-Studie B-NHL BFM 04