Wilms Tümörü (Nefroblastom)
Wilms tümörü (nefroblastom) böbreğin kötü huylu bir tümörüdür. Bu yazıda hastalığın ortaya çıkışı, hastalığın seyri, sıklığı, hastalığa sebep olan nedenler, semptomları, tanısı, tedavi planlaması, tedavisi ve hastalığın prognozu hakkında bilgiler bulunmaktadır.
yazar: Maria Yiallouros, editör: Maria Yiallouros, Yayın İzni: Prof. Dr. med. Norbert Graf, türk tercüman: Dr. med. Ebru Saribeyoglu, Sait Kont, Last modification: 2024/04/16 https://dx.doi.org/10.1591/poh.wilms-patinfo.kurz.1.20120611
Table of contents
Hastalık tablosu
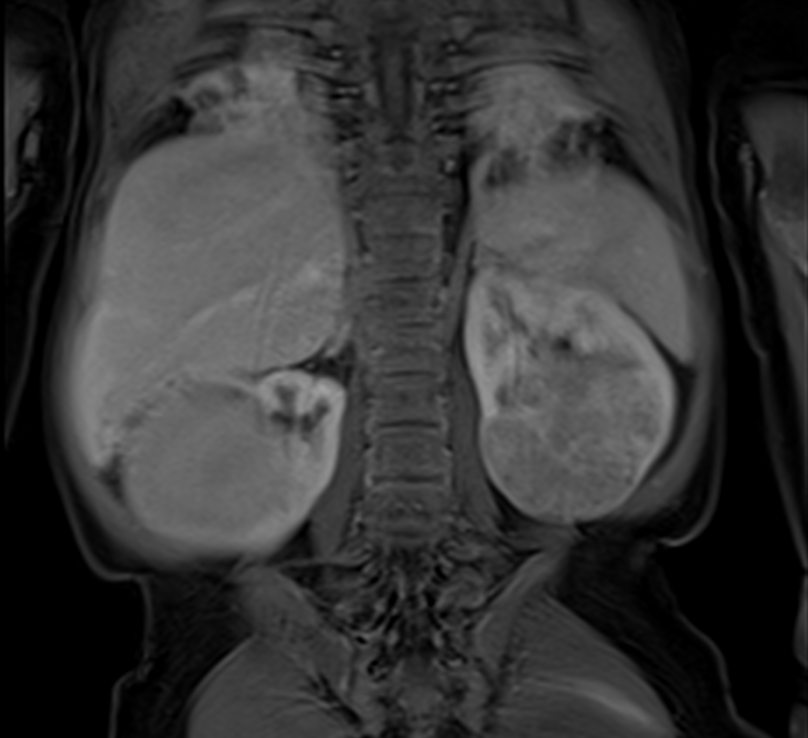
Nefroblastom diye de adlandırılan (nefro böbrek, blastom tümör anlamındadır) Wilms tümörü böbreklerde rastlanan çok kötü huylu solid yani kistik olmayan bir tümördür. Tümör adını geçen yüzyılın sonlarına doğru bu hastalığı incelemiş ve detaylı bir şekilde tanımını yapmış olan Heidelbergli cerrah Max Wilms’den almıştır.
Wilms tümörü embriyonal dönemden köken alan primitif yani ilkel dokunun dejenerasyonu sonucunda oluşmaktadır. Bu tümör değişik doku tiplerinden oluşabilir. Sıklıkla böbrek dokusunun öncül hücrelerini içerir, ancak diğer dokuların çeşitli evrelerde olgunlaşma gösteren öncül hücrelerini de içerebilir (örneğin kas, kıkırdak ve epitel doku gibi). Wilms tümörleri bundan dolayı „karışık tümörler“ diye de adlandırılırlar.
Wilms tümörlerinin kötü tarafı çabuk büyümeleri ve erken dönemde kardeş tümörler (metastaz) oluşturma eğilimine sahip olmalarıdır. Wilms tümörlü hastaların yaklaşık % 15 kadarında (Almanya’da çocukluk çağı erken tanı muayeneleri sayesinde % 11 kadarında) henüz ilk tanı sırasında metastazlar bulunmaktadır. Bu kardeş tümörler (metastazlar) özellikle böbrek çevresindeki lenf düğümleri içinde ve akciğerlerde görülmektedirler. Çok nadiren karaciğerde, ileri vakalarda kemiklerde, merkezi sinir sisteminde ve batın dışı bölgelerde de metastazlara rastlanabilir. Hastaların yaklaşık % 5 kadarında Wilms tümörü baştan itibaren sadece bir böbrekte değil, her iki böbrekte de de bulunmaktadır. Bu durumlarda, başlangıç dokusu nefrojenik kalıntılar olarak adlandırılabilir. Bu, Wilms tümörünün öncüsü olarak kabul edilen olgunlaşmamış, embriyonik böbrek dokusu anlamına gelir.
Nefroblastom hastalığı çocukluk çağında görülen diğer tümörlere göre daha sık olarak bazı diğer gelişimsel oluşumlar ve/veya kalıtsal kanser sendromları ile birlikte ortaya çıkmaktadır („sebepleri“ bölümüne bakınız).
Görülme sıklığı
Wilms tümörü (nefroblastom) çocuk ve gençlerde rastlanan kanser hastalıklarının yaklaşık % 4 kadarını oluşturur. Çocuklarda en sık rastlanan böbrek tümörüdür ve bu yaşlarda görülen kistik olmayan tümörler arasında da sık görülenidir. Mainz kentindeki Alman Çocuk Kanserleri Veri Bankasının açıklamalarına göre Almanya’da her sene 18 yaş altında yaklaşık 95 çocuk ve gençte Wilms tümörü tespit edilmektedir. Dolayısıyla her sene 17 yaşını doldurmamış 1.000.000 çocuktan yaklaşık 8-9 tanesi bu hastalığa yakalanmaktadır.
Wilms tümörleri embriyonal tümör sayıldıklarından, özellikle küçük yaşlarda görülürler. Hastaların yaklaşık % 60 kadarı henüz 1 ile 4 yaşları arasındadır. Hastaların % 15 kadarı ise emzirme dönemindeki bebeklerdir. Ortalama başlangıç yaşı 3'tür. Bu hastalık kız çocuklarında erkek çocuklarına oranla biraz daha sık görülmektedir. Öte yandan Wilms tümörlerine daha büyük çocuklarda ve gençlerde de rastlanmaktadır. Hastalık yetişkinlerde çok nadirdir.
Sebepleri
Wilms tümörünün oluşma nedenleri günümüze kadar henüz tam bilinmemektedir. Ama bu hastalığın gelişmesine belirli gen ve kromozomların değişikliğe uğramalarının katkıda bulunduğu bilinmektedir. Şimdiye kadar en iyi araştırılan gen, Wilms tümör geni 1 diye adlandırılan gendir (WT1 geni); bu gen 11’inci kromozomda bulunmaktadır. WT1 geni normal böbrek gelişiminde anahtar rol oynamaktadır ve şekil olarak değişikliğe uğrarsa, tümör oluşmasına ve/veya diğer gelişimsel bozukluklara neden olabilmektedir. Wilms tümörüne neden olabilecek "hastalık adayı genler" hem 11’inci kromozomda hem de diğer kromozomlarda bulunmuştur. Bazı kromozomların değişik bir yapıya veya sayıya sahip olması da bir Wilms tümörü oluşma riskini arttırabilir gibi görülmektedir. Diğer başka kromozomal değişiklikler de Wilms tümörü geliştirme riskini artırabilir. Şu anki bilimsel verilere göre Wilms tümörünün oluşabilmesi için pek çok genetik değişimin (mutasyonun) rol oynaması gereklidir.
Wilms tümörleri sıklıkla kansere yatkınlık yaratan sendromlara (tümör oluşma sıklığı artmış bir dizi genetik hastalık) sahip çocuklarda görülmeltedirler. Wilms tümörleri, kansere yatkınlık sendromu olan çocuklarda sık görülür (% 10-15). Wilm tümörü sıklığının artmış olduğu kalıtsal kansere yatkınlık sendromlarından bazıları örneğin WAGR sendromu, Beckwith Wiedemann sendromu (BWS) ve hemihipertrofi, Denys Drash sendromu (DDS), Perlman sendromu ve başka çok nadir sendromlardır. Hastaların sadece küçük bir kısmında rol oynayan bu sendromların tümü, artan Wilms tümörü riski ve eşlik eden çeşitli malformasyonlar ile karakterizedir. Bütün bu sendromlarda kanser ve çeşitli diğer gelişimsel bozuklukların meydana gelme riski daha yüksektir. Ayrıca bir sendrom çerçevesinde aynı zamanda diğer anormal durumlar görülmeksizin, kalıtsal eğilim sebebiyle sıklıkla Wilms tümörleri görülebilen aileler de bulunmaktadır. Bu durum Wilms tümörlü tüm çocukların yaklaşık % 1-2 kadarı ve özellikle iki taraflı (bilateral) tümörlü çocuklar için söz konusudur.
Öte yandan hastaların çoğunda bu hastalık yeni oluşmaktadır (sporadik). Bunun anlamı, ailede ne kalıtsal bir kanser sendromu ne de bu hastalığa bir yatkınlık söz konusu olmadığı halde tümor görülmesidir. Şimdiye kadarki bilgilerimize göre Wilms tümörünün oluşmasında çevre faktörleri rol oynamamaktadır.
Bilinmesi gereken nokta: Genetik olarak Wilms tümörü gelişme riskinin yüksek olduğu hastalarda, hastalığın erken tanısını sağlamak amacıyla özel erken tanı incelemeleri önerilmektedir. Ayrıca bir genetik uzmanı tarafından genetik danışmanlık yapılması da gereklidir (bakınız tanı bölümü).
Hastalık belirtileri
Wilms tümörleri ilk başlarda şikayetlere veya ağrılara neden olmazlar. Hasta çocuklarda genellikle öne doğru çıkmış „şişkin“ bir karın görülür. Bu şişkin karın sıklıkla iyi beslenme göstergesi olarak yanlış yorumlanır. Hastaların yaklaşık % 10’unda herhangi bir bulgu olmaksızın, rutin çocuk doktoru muayenesi sırasında, doktor tamamen tesadüfen karın içinde bir kitleyi elle hissedebilir. Bazı ender durumlarda hastalığın ilk belirtisi yani semptomu karın ağrısı veya kanlı idrar (hematuri) yapmadır. Diğer hastalık belirtileri olarak ateş, sindirim bozuklukları (örneğin kabızlık, ishal), kilo kaybı, yüksek tansiyon ve akciğer metastazları nedeniyle öksürük görülebilir. Bunun yanında hastalığa eş zamanlı olarak saptanan gelişimsel bozukluklar veya kalıtsal sendromlar, bir Wilms tümörü olduğuna işaret edebilir („sebepleri“ bölümüne bakınız).
Tanı
Doktor veya çocuk doktoru muayene edilen hastanın öyküsünde (anamnez) ve fiziksel muayenesinde Wilms tümörü olabileceğine dair veriler elde ederse, hastayı kanser hastalıkları uzmanı bir kliniğe (çocuk onkolojisi tedavi merkezine) sevk edecektir. Çünkü Wilms tümörü şüphesi durumunda tanıyı kesinleştirmek, hastalığın tipini ve yayılım derecesini belirlemek için detaylı muayene ve tetkikler gereklidir. Bu konuların açıklığa kavuşturulması, tanıyı koymak, en uygun tedaviyi seçmek ve buna bağlı olarak hastalık seyrini (prognozunu) saptamak için ön şarttır.
Görüntüleme yöntemleri
Tanı sırasında fizik muayene yanında ultrasonografi, manyetik rezonans tomografi (MRT) ve bilgisayarli tomografi (BT) gibi görüntüleme yöntemleri önemli rol oynamaktadır (kontrast madde verilerek veya verilmeksizin). Bu tetkikler yardımıyla % 95 güvenirlikle Wilms tümörü böbreğin diğer hastalıklarından ayırt edilebilir. Örneğin böbreğin kendi dokusuna ait berrak hücreli sarkom, böbreğin rabdoid tümörü, konjenital mezoblastik nefrom ve diğer çok nadir lenfoma, nöroblastom ve sarkom gibi. Bu yöntemlerle tümörün büyüklüğü ve yayılma derecesi de kesin belirlenebilir.
Mümkün olduğunca kesin ve doğru bir tanı için, yapılan tetkiklerin iyi kaliteli olması ve çok deneyimli bir doktor tarafından yapılması ve değerlendirilmesi önemli bir ön şarttır. Çünkü Kuzey Amerika’dan farklı olarak, Avrupa’da kesin tanı koydurucu olan tümörün histolojik incelemesi, yani tümör dokusundan örnek alınıp bir laboratuvarda mikroskopik olarak incelenmesi, genellikle ilaçlı bir ön hazırlık (preoperatif kemoterapi) tedavisinden sonra yapılmaktadır („doku örneği alınması“ bölümüne bakınız).
Tanının kanıtlanmasını ve metastaz saptanmasını hedefleyen diğer tetkikler
Günümüzde yukarıda sözü edilen görüntüleme yöntemleri örneğin nöroblastom gibi diğer bir hastalığın değil de bir Wilms tümörünün bulunduğunu kesinlikle saptayabilmek için tek başlarına yeterli olmamaktadır. Wilm tümörünün nöroblastomdan ayırt edilebilmesi için örneğin bir MIBG sintigrafisi çekilmesi veya nöroblastomlarda görülen ama bir Wilms tümöründe görülmeyen bazı belirli tümör belirteçlerinin (kanda bulunan tümör belirteçlerinin) aranması gerekli olabilir.
Bunların yanısıra metastaz bulunup bulunmadığını belirleyen tetkikler de bulunmaktadır. Akciğer metastazlarını araştırmak için göğüs bilgisayarlı tomografisi çekilmesi gereklidir. Karaciğer, batın içi veya beyin metastazı şüphesi varlığında manyetik rezonans görüntüleme yapılmalıdır.
Tedaviye hazırlık tetkikleri
Henüz tedaviye başlamadan önce belirli organların durum ve fonksiyonlarını kontrol edebilmek için, uygulanması düşünülen tedavi türüne bağlı olarak, bazı ek tetkikler yapılır. Kemoterapiye başlamadan evvel hazırlık tetkiki olarak özellikle kalp incelemesi (ekokardiyografi), işitme muayenesi (odyometri) ve böbrek fonksiyon testleri (nükleer tıp böbrek fonksiyon testleri) yapılır. Bu ön tetkiklerin ışığında tedavi boyunca belirebilecek değişiklikler izlenebilir ve tedavi sürecinde dikkate alınır.
Doku örneği alınması
Görüntüleme yöntemleri ile kesin tanı konulabildiği durumlarda doku örneği alınarak mikroskopik (histolojik) incelenmesi ve tümör dokusunun moleküler genetik incelemesi, 4-6 haftalık preoperatif yani ameliyat öncesi kemoterapi (ilaçla tedavi) sonrasında gereklidir. Böylece tümörün ameliyatla alınması sırasında doku örneği alınır ve laboratuvarda incelenir. Sadece istisnai durumlarda henüz tedavi başlamadan tümör dokusu, punch veya ince iğne biyopsisi ile baştan alınır.
Bilinmesi gereken nokta: Yukarıda sayılan tetkiklerim tümü her hasta için gerekli olmayabilir. Öte yandan muhtemelen yukarıda sayılmayan başka tetkikler de gerekli olabilir. Çocuğunuzla ilgili hangi muayenelerin planlandığını ve her bir muayenenin neden gerekli olduğunu doktorunuza veya tedavi ekibinin diğer üyelerine sorunuz.
Kalıtsal olarak artmış tümör riski varlığında erken tanı için uygulanacak yöntemler
Kansere yatkılınk yaratacak genetik bir hastalığı olan hastalar (predispozisyon, kansere yatkınlık sendromları), wilms tümörü veya onun bir önceki basamağı olan nefroblastomatoz geliştirebilirler (bakınız sebepler bölümü). Bu hastalarda iki taraflı (bilateral) nefroblastoma yakalnama olasılığı da daha yüksektir. Bunun dışında bazı sendromlarda (örneğin Denys-Drash sendromu-Syndrom) erken yaşta böbrek fonksiyon bozukluğu veya böbrek yetmezliği gelişme riski bulunmaktadır.
Yukarıda sayılan sebeplerden dolayı, Wilms tümörü gelişme riski yüksek olan predispozisyon sendromlarına veya böbreğin gelişimsel bozukluğunun olduğu durunlarda, hastalar 3 aylık aralıklarla klinik olarak ve ultrasonografi yöntemiyle takip edilmelidirler. Bu hastalarda iki taraflı nefroblastom gelişme riski yüksek olduğundan, tek taraflı nefroblastomlar da sanki iki taraflı nefroblastom gibi tedavi edilmelidir (bakınız tedavi bölümü). Sendromlu veya ailesel nefroblastomlu tüm hastalarda, genetik uzmanının danışmanlığı sonrasında moleküler genetik araştırma yapılması önerilmektedir.
Tedavi planı
Tanı yani teşhis kesinleştikten sonra tedavi planı yapılır. Mümkün olduğunca kişisel ve hastaya uygun (risk adaptasyonlu) tedaviyi sağlamak amacıyla, tedavi ekibi hastaya ilişkin prognoz (sağkalım, hastalıksız yaşam) durumunu etkileyen belirli faktörleri (risk ve prognoz faktörleri) dikkate alır.
Wilms tümörlü hastalar için geçerli en önemli prognoz faktörleri şunlardır:
- Hastalık evresi: Bunun anlamı, tanı konulduğu anda tümörün yayılma derecesi ve ameliyatla tümörün ne ölçüde çıkarılabildiğidir.
- Wilms tümörünün alt tipi: Bunun anlamı, tümörün büyüme davranışı ve dolayısıyla kötülük derecesi konusunda bilgi veren histolojik tümör özellikleridir.
Hastanın prognozu için önemli konulardan biri de tümörün uygulanan preoperatif (cerrahi öncesi) kemoterapiye iyi yanıt vermesidir. Hastalık evresi ve tümörün alt tipi bu konuda önemli rol oynar; fakat bunların yanısıra tedavi yanıtını etkileyen başka faktörler de vardır. Bilim insanları örneğin tümörün histolojik dokusal özelliklerinin yanısıra moleküler genetik özelliklerinin de hastalığın gelişmesine etki edebileceğini ortaya çıkarmışlardır. Tümör dokusundaki bazı gen ve kromozom değişikliklerinin kötü bir prognoza yol açtıkları bilinmektedir.
Her hasta için en uygun tedaviyi belirleyerek, her hasta için mümkün olan en iyi tedavi sonucunu elde etmek amacıyla çeşitli faktörler farklı ağırlıklarla tedavi planlamasında dikkate alınırlar.
Hastalık evreleri
Tanı sırasında hastanın hangi hastalık evresinde bulunduğu seçilecek tedavi stratejisinin belirlenmesinde önemli bir kriterdir. Wilms tümörünün hastalık evresinin belirlenmesinde, tümör kapsülünü aşıp aşmadığı, damarlarına veya komşu lenf düğümlerine atlayıp atlamadığı veya hatta uzak metastaz bulunup bulunmadığı ve nihayet tek bir böbrekte mi yoksa iki böbrekte mi bulunduğu dikkate alınır. Hastalık evresinin tanımlanmasında önemli kriterlerden biri de, tümörün ameliyatla tamamen alınmasının mümkün olup olmadığıdır. Bundan ötürü hastalık evresinin kesin belirlenmesi, ancak cerrahi girişimden sonra mümkündür.
Tedaviye başlamadan önce (tanı anında yapılan görüntüleme yöntemlerinin sonuçlarına dayanarak) tek böbrekte lokalize tümörler, metastazlı tümörler ve/veya bilateral böbrek tutulumu olan tümörler arasında bir ön sınıflandırma yapılır.
Almanya’da uygulanan SIOP (Çocuk ve Gençlerde Kanser Hastalıkları Uluslararası Uzmanlar Birliği) kriterlerine göre hastalık evresi sınıflaması çerçevesinde Wilms tümörünün aşağıdaki hastalık evreleri belirlenmiştir:
|
Hastalık evresi |
Tanım |
|---|---|
|
Evre I |
Tümör böbrekle sınırlı. Tümör böbrek kapsülünü aşmamış. Tümör ameliyatla tamamen alınabilir. |
|
Evre II |
Tümör böbrek kapsülünü aşmış. Tümör ameliyatla tamamen alınabilir. Hastalık lenf düğümlerine geçmemiş. |
|
Evre III |
Tümör ameliyatla tamamen alınamaz veya hastalık bölgesel lenf düğümlerine sıçramış veya tümör parçalanmış (tümörun dokusunda yırtık var). Uzak metastazlar mevcut değil.. |
|
Evre IV |
Akciğerler, karaciğer, kemikler ve/veya beyin dahil olmak üzere uzak metastazlar mevcuttur |
|
Evre V |
İki taraflı (bilateral) nefroblastom |
Evrelemeye dipnot: Evre IV ve V hastalar için de bir lokal evre (I-III) belirlenir, çünkü ameliyat sonrası (postoperatif) hangi tedavinin uygulanacağının kararının verilmesi için gereklidir. Eğer çift taraflı Wilms tümörü söz konusu ise, tümör mümkün olan en yüksek lokal evraye uygulanan postoperatif tedavi seçeneği ile tedavi edilir.
Wilms tümörünün histolojik (dokusal) özelliklerine göre sınıflandırılması
Wilms tümörleri, tümör hücrelerinin hangi doku türlerinden oluştuklarına ve hangi olgunlukta (ayrışmış) olduklarına bağlı olarak dokusal (histolojik) bakımdan çok farklı yapılara sahip olabilirler. Hastalığın ne kadar tedavi edilebileceği ve dolayısıyla hastaya ilişkin prognozun (sağkalımın) ölçüde iyi olabileceği, büyük oranda tümörün dokusal yapısına bağlıdır. Bundan dolayı tedavi planlanması için gerçekten bir Wilms tümörünün söz konusu olup olmadığı, Wilms tümörü varsa hangi alt tipinin bulunduğu ve tabii ki başka bir tümörün bulunup bulunmadığının saptanması büyük önem taşımaktadır.
Wilms tümörleri dokusal (histoloji) olarak üç gruba ayrılır, bu gruplar hastalığın kötülük derecesini (malignitesini) de gösterir.
- Nefroblastom – düşük maligniteli (olumlu histoloji)
- Nefroblastom – intermedier (orta) maligniteli (standart histoloji)
- Nefroblastom – yüksek maligniteli (olumsuz histoloji)
Bu grupların her birinde Wilms tümörünün belirli alt tipleri bulunmaktadır. Hangi alt tipin söz konusu olduğu, yani kesin sınıflama (klasifikasyon), tümör dokusunun kemoterapiden önce mi, sonra mı alınıp incelendiğine bağlıdır. Almanya’da ve birçok Avrupa ülkesinde hastaların çoğunda doku örneği incelenmesi preoperatif yani ameliyat öncesi kemoterapi uygulanmasından sonra gerçekleştirilmektedir.
Tedavi
Wilms tümörlü bir hastanın tedavisi çocuk onkoloji birimi olan bir tedavi merkezinde gerçekleşmelidir. Bu merkezlerdeki yetkin ekip (doktorlar, hastabakıcılar) kanser hastası çocukların tedavisi konusunda uzmanlaşmışlardır ve modern tedavi yöntemlerini bilmektedirler. Çocuk hematologları ve onkologları birbirleri ile uzmanlar grubu olarak sürekli temas halinde bulunurlar. Bu çerçevede hastalarını birlikte geliştirdikleri ve sürekli olarak iyileştirdikleri tedavi planlarına (protokollerine) göre tedavi ederler.
Tedavinin hedefi tedaviye bağlıyan etkileri ve tedavi sonrası geç etkileri mümkün olduğunca en aza indirecek şekilde hastanın tam iyileşmesini sağlamaktır.
Tedavi yöntemleri
Wilms tümörlü bir hastanın tedavisi öncelikli olarak operasyon (ameliyat) ve kemoterapi kombinasyonundan oluşur; nadirden ek olarak ışın tedavisi de uygulanır .
Tedavi genellikle bir kemoterapi yle (ilaçla tedavi) başlar. Bunun amacı, tümörü küçültmek ve daha kolay ameliyat edilebilecek boyuta getirebilmektir. Bazı hastalarda ise tedaviye ameliyatla başlanır. Bu ameliyatın amacı tümörü ve muhtemelen mevcut metastazları almaktır. Ameliyatı genellikle bir (diğer) kemoterapi takip eder. Ameliyattan sonra tümör evresine ve/veya metastaz bulunmasına bağlı olarak tümör bölgesinin ek olarak ışınlanması (radyoterapi) gerekebilir.
Hangi tedavi stratejisinin uygulanacağı, dokusal incelemenin (histolojik) sonucuna (Wilms tümörünün alt tipine) ve ameliyattan sonraki tümör yayılma evresine (tümör evresine) bağlıdır. Tümör ne kadar kötü huyluysa ve hastalık ne kadar çok ilerlemişse, tedavi daha geniş kapsamlı ve yoğun olacaktır. Wilms tümörü tedavisi sırasında akut yan etkiler oluşabileceği için, tedavi sırasında tedaviyi destekleyici (supportif tedavi, destek tedavisi) tedaviler de uygulanır, böylece tedaviye bağlı yan etkilerin ortaya çıkması/tedavi edilmesi sağlanmış olur. Aşağıda destek tedavileri hakkında bilgi bulacaksınız.
Tedavi süreci
Çocuk ve Gençlerde Kanser Hastalıkları Uluslararası Uzmanlar Birliği (SIOP) ve Pediatrik Onkoloji ve Hematoloji Birliği (GPOH) kuruluşlarının bugün için geçerli tedavi yönergelerine dayanarak aşağıda belirtilen tedavi şemaları bulunmaktadır.
Ameliyat öncesi ilaçla tedavi
Almanya ve diğer Avrupa ülkelerinde altı ay ile 16 yaş arasındaki tüm hastalarda tedaviye kemoterapi ile başlanır. Edinilen tecrübelere göre preoperatif kemoterapiyle (cerrahi öncesi kemoterapi) sıklıkla tümör küçültülmekte ve sonra daha kolay ameliyat edilebilir hale gelmektedir. Bunun yanında ameliyat sırasında tümörün patlaması ve tümörlü dokunun karın içine saçılması riski azaltılabilmektedir. Böylelikle ameliyatı takiben ışın tedavisi uygulanmasına sıklıkla gerek kalmamaktadır.
Wilms tümörlerinin tedavisinde kötü huylu tümör hücrelerinin tümünü yok edebilmek için için özellikle etkili oldukları kanıtlanan, hücre büyümesini önleyen ilaçlardan (sitostatikler) oluşan bir kombinasyon uygulanır. Bunların arasında ilk sıradavinkristin ve aktinomisin D (dactinomycin) ilaçları bulunmaktadır. Hastaların bazılarında (örneğin metastaz varsa veya yüksek habasetli Wilms tümörü söz konusu ise), ek olarak antrasiklin grubu ilaçlar (doksorubisin) kullanılır. Preoperatif kemoterapi genellikle dört hafta, metastazlı Wilms tümörlü hastalarda ise altı hafta sürer. Çift taraflı tümörü olan hastalarda ise en fazla 12 hafta sürer.
İki taraflı Wilms tümörlü hastalar için bu tedavi süresi hastaya özel düzenlenir, çünkü böyle bir durumda özellikle her iki böbreğin kalmasını sağlayacak şekilde tümörü alabilmek hedeflenir. Bu amaçla ameliyat öncesi kemoterapi (preoperatif kemoterapi) başka kemoterapi ilaçları ile (etoposid ve karboplatin gibi) yoğunlaştırılabilir. Bu durum nefroblastom gelişimine yatkınlık sağlayan kalıtsal bozuklukları olan hastalar (predispozisyon sendromları) için de geçerlidir: burada da amaç olabildiğince çok sağlıklı işlev gören böbrek dokusunu korumaktır.
Altı aylıktan küçük bebeklerde ve 16 yaşından büyük gençlerde ameliyattan önce kemoterapi (preoperatif kemoterapi) uygulanmaz. Çünkü bu yaş grubu çocuklarda sıklıkla diğer böbrek tümörleri görülür (örneğin kalıtsal-konjenital mezoblastik nefrom veya böbrek hücreli karsinom) ve bu tümörler daha farklı tedavi edilmelidirler. Uygun tedaviye karar verilebilmesi için, tümörün tam olarak çıkarılması. Lokal evrenin belirlenmesi ve tümörün cinsinin. Bunların başka türlü tedavi edilmeleri gerekmektedir, yani örneğin kemoterapiyi gerektirmezler. Bu nedenle tümörlü dokunun elde edilmesini sağlayacak cerrahi girişim, tümörün cinsinin patalog tarafından saptanması gereklidir. .
Ameliyat (operasyon)
Operasyon yani ameliyat yapmanın hedefi tümörü tamamen alabilmek, dokusal (histolojik) ve moleküler genetik inceleme için doku örneği alabilmek ve aynı zamanda tümörün hangi ölçüde yayıldığını tespit edebilmektir.
Ameliyat şekli öncelikle tek bir böbreğin mi yoksa çift böbreğin mi tutulmuş olmasına bağlıdır.
Wilms tümörü tek taraflıysa (unilateral), ameliyat genellikle hastalık kaynağı böbreği alacak şekilde gerçekleştirilir. Bu ameliyat yöntemine, nefrektomi (böbreğin alınması) adı verilir. Ameliyatı takip eden haftalar ve aylarda diğer böbrek daha büyüyerek kayıp böbreğin fonksiyonunu da üstlenir. Tek böbreğin kaldığı böyle bir durumda artık hastanın bundan sonraki hayatında kalan bu tek böbreğin örneğin herhangi bir kronik iltihap veya diğer bir Wilms tümörü sebebiyle hasara uğramaması büyük önem taşır. Böbrek koruyucu ameliyat sadece bazı durumlarda deneyimli bir cerrah tarafından tümörün böbrekten tamamen çıkarılabilmesi durumunda mümkündür. Böyle bir durumda sıklıkla evre I hastalık söz konusudur (bakınız tedavi planlama bölümü).
Şayet başından itibaren hastanın her iki böbreği de tümörlü ise (bilateral Wilms tümörü) veya çift taraflı hastalık olma olasılığı yüksek ise (örneğin kalıtsal kanser yatkınlık sendromu söz konusu ise), en azından böbreklerden birini koruyabilmek amacıyla hangi tedavi yolunun hasta için en iyisi olacağına, tedaviyi düzenleyen doktorlar, her hasta için özel olarak kararlaştırırlar.
Eğer preoperatif kemoterapiden/ameliyat öncesi kemoterapiden sonra akciğer metastazları varsa, bunlar da genellikle bir cerrahi girişimle alınabilirler. Ameliyatların tecrübeli çocuk cerrahları veya çocuk ürologları tarafından gerçekleştirilmesi önemlidir.
Ameliyat sonrası kemoterapi
Ameliyat sonrasında genellikle kemoterapiye devam edilir (postoperatif kemoterapi). Sadece böbrekle sınırlı olup ameliyatla tamamen alınabilen düşük dereceli kötü huylu Wilms tümörlü hastalarda (tümör evresi I) tedaviye ameliyat sonrası bitmiş olur. Bunun dışında kalan diğer tüm hastalara, tümör tipine, ameliyat esnasındaki tümör ağırlığına ve tümörün ameliyatla çıkarılabilme derecesine, lokal tümör evresine göre, az veya çok yoğun; kısa veya uzun süreli kemoterapi uygulanır.
Tümör tipine, ameliyat esnasındaki tümör ağırlığına ve tümörün ameliyatla çıkarılabilme derecesine göre hastalara az veya çok yoğun; kısa veya uzun süreli kemoterapi uygulanır. Uzak metastazı olmayan az veya orta derecede kötü huylu tümörlerde (tümör evresi I, II veya III), tedaviye iki sitostatik (vinkristin ve aktinomisin-D) verilerek devam edilir. Çok kötü huylu tümörlerde ve daha yüksek tümör evrelerinde sayısı dörde varan değişik sitostatik ilaçlar (örneğin doksorubisin, karboplatin, etoposid ve siklofosfamid isimli ilaçlardan oluşan bir kombinasyon şeklinde) verilir. Ameliyattan sonra tedavi süresi bir ay (orta derecede kötü huylu Wilms tümörlü ve tümör evresi I olanlarda) ile 8-10 ay kadar (çok kötü huylu Wilms tümörü tiplerinde veya ameliyattan sonra metastaz artıkları bulunan hastalarda) sürebilir. İki taraflı böbrek tümörlerinde, patalog tarafından nefrogen kalıntılar saptanırsa, tedavi bir yıla kadar uzayabilir.
Radyoterapi
Etkili kemoterapi kombinasyonlarının geliştirilmesiyle ve preoperatif kemoterapi uygulamasıyla artık hastaların çoğuna ışın tedavisi yani radyoterapi uygulamasına gerek olmamaktadır. Ama buna rağmen hastaların bazılarına ameliyatı ve kemoterapiyi takiben radyoterapi uygulanması gerekmektedir. Bu durum özellikle orta derecede kötü huylu evre III Wilms tümörlü hastalarda III’üncü evreden itibaren ve yüksek derecede kötü huylu evre II Wilms tümörlü hastalarda II’inci evreden itibaren söz konusudur („terdavi planı“ bölümüne bakınız).
Ameliyat sonrası histolojik incelemenin sonucuna bağlı olarak, ışın tedavisi tümör bölgesine cilt üzerinden 15 ile 30 Gray (Gy) ışın verilerek gerçekleştirilir. Hastada şayet tümör artıkları mevcutsa, geri kalan tümörlü bölgeye uygulanan ışın dozajı arttırılır. Operasyon esnasında tümörün patlaması (rüptür) halinde, ameliyat sınrası histolojik incelemenin sonucuna bağlı olarak, karnın tamamı 20 veya 30 Gy ile ışınlanmalıdır. Preoperatif kemoterapiden ve akciğer ameliyatı sonrasında hala akciğer metastazı bulunan hastalarda ek olarak göğüs alanı da ışınlanır. Çift taraflı tümörlerde, orta derecede habaset söz konusu ise, rezidüel böbrek dokusunun böbrek fonsiyonlarının uzun dönem korunabilmesi için radyasyon dozu da azaltılabilir (12 Gy'nin altında).
Tedavi iyileştirme araştırmaları ve veri bankası
Büyük tedavi merkezlerinde Wilms tümörlü çocuk ve gençler standart hale getirilmiş tedavi protokollerine göre tedavi edilirler. Bunun amacı, tedaviye bağlı erken ve geç yan etkilerin mümkün olduğunca düşük düzeyde tutulması ve hastaların daha uzun süre yaşayabilmelerini sağlayabilmektir. Böyle tedavi protokollerine uygun tedaviler genellikle tedavi iyileştirme araştırmaları çerçevesinde gerçekleşir.
Uzun yıllardır Almanca konuşulan ülkelerde, tüm Almanya’da, Avusturya’da ve İsviçre’de takriben 100 çocuk kliniğinin katıldığı tedavi iyileştirme çalışması 2011 ağustos ayında neticelendirilmiş bulunmaktadır: SIOP WT 2001/GPOH araştırması. Bu bilimsel araştırma, Çocuk ve Gençlerde Kanser Hastalıkları Almanya Uzmanlar Birliği Nefroblastom Araştırma Merkezinde – Pediatrik Onkoloji ve Hematoloji Birliğinde (GPOH) – gerçekleştirildi ve SIOP kuruluşunun Uluslararası Nefroblastom Araştırmasının (International Society of Pediatric Oncology) bir bölümünü oluşturmaktaydı.
Daha önceki ulusal ve uluslararası çalışmaların sonuçlarına dayanarak böbrek tümörü olan çocuklar ve ergenler için yeni bir SIOP çalışması geliştirilmiştir: UMBRELLA SIOP-RTGS 2016. Bu çalışma 2019'da bazı Avrupa ülkelerinde ve 2021'in sonunda Almanya'da kısmen başlamıştır. Çalışma Almanya'daki tüm merkezlerde başlayana kadar, henüz çalışmaya katılmayan merkezlerdeki Wilms tümörlü hastalar, son çalışmada başarılı olduğu kanıtlanmış önerilere göre tedavi edilecek ve bir veri bankasında kaydedileceklerdir. Almanya çalışma ve veri tabanı Homburg/Saar Üniversite çocuk kliniğinde bulunmaktadır (çalışmalar yürütücüsü: Prof. Dr. med. Norbert Graf).
2022'de metastatik hastalığı olan hastalar için, preoperatif vinkristin, karboplatin ve etoposid kombinasyonunun vinkristin, aktinomisin ve doksorubisin ile standart tedavi kadar iyi olup olmadığını araştıran bir randomize çalışma (RANDOMET 2017) başlayacaktır. Amaç, iyileşme şansını düşürmeden metastatik hastalığı olan hastalarda doksorubisinin kalp üzerindeki yan etkilerini azaltmaktır.
Veri tabanının özelliği: Hastalıkları sırasında herhangi bir çalışma bulunmadığından veya mevcut bir çalışmanın dahil edilme kriterlerini karşılamadıkları için herhangi bir çalışmaya katılamayan hastalar, sıklıkla bir veri tabanına kaydedilirler. Bunlar başlangıçta hastaların tedavisine bilimsel olarak eşlik etmek için kullanılır. Ek olarak, en uygun tedaviyi sağlamak için, ilgili çalışma grubu genellikle ayrıntılı öneriler hazırlar ve tedavi eden doktorlara her bir hasta için en uygun tedavinin seçilmesi konusunda tavsiyelerde bulunur.
Tedavi başarısı
Wilms tümörlü çocuk ve gençlerde iyileşme beklentisi çok yüksektir. Bugün uygulanan modern muayene yöntemleri ve standart kombinasyon tedaviler yardımıyla bu hastaların yaklaşık % 90 kadarı uzun vadeli iyileşmektedir.
Hastaların bireysel tedavi başarısı yani prognozlari birinci derecede hangi Wilms tümörü alt tipinin söz konusu olduğuna, tanı sırasına hastalığın ne boyutta ilerlediğine (hastalık evresine) bağlıdır. Kural olarak tümör ne kadar daha az kötü huylu ise ve erken teşhis edilebilirse, iyileşme şansı o kadar yüksektir. Örneğin henüz metastaz oluşturmamış düşük veya orta derecede kötü huylu tümörü olan hastaların hastaların hayatta kalabilme şansları % 90’nın üzerindedir. Çift taraflı (bilateral) Wilms tümörü, olumsuz moleküler tümör özellikleri veya hastalık nüksü olan hastalarda iyileşme oranları genellikle % 90'ın altındadır.
Buna karşın çok kötü huylu tipli hastalar için prognoz beklentisi belirgin derecede daha düşüktür. Öte yandan ilerlemiş hastalık devrelerinde olan bazı hastalar da belirli şartlarda hala büyük bir iyileşebilme şansına sahip olabilmektedirler. Uzak metastazlı (hastalık evresi IV) hastalar için prognoz, örneğin tümörün kemoterapiye iyi yanıt verme derecesine bağlıdır: Eğer tümör preoperatif kemoterapiyle tamamen gerilerse ve operasyonla tamamen alınabilirse, % 80’den fazla iyileşme şansı mümkün olabilir.
Uyarı: Yukarıda sözü edilen iyileşme oranları istatistiksel verilerdir. Yalnızca tüm Wilms tümörlü hastalar için önemli ve gerçeğe uygun bir ifade oluşturmaktadır. Bir hastanın iyileşeceği veya iyileşmeyeceği konusunda istatistiğe dayanarak bir şey söylemek mümkün değildir. Çocuğunuzdaki hastalığın tipinin prognostik değerlendirmesi hakkında herhangi bir sorunuz varsa, lütfen tedavi ekibinizle iletişime geçin.
Kaynakça 
- Erdmann F, Kaatsch P, Grabow D, Spix C: German Childhood Cancer Registry - Annual Report 2019 (1980-2018). Institute of Medical Biostatistics, Epidemiology and Informatics (IMBEI) at the University Medical Center of the Johannes Gutenberg University Mainz 2020 [URI: https://www.kinderkrebsregister.de/ typo3temp/ secure_downloads/ 42507/ 0/ 1c5976c2ab8af5b6b388149df7182582a4cd6a39/ Buch_DKKR_Jahresbericht_2019_komplett.pdf]
- Furtwängler R, Graf N: Nierentumoren, in: Niemeyer C, Eggert A (Hrsg.): Pädiatrische Hämatologie und Onkologie. Springer-Verlag GmbH GDeutschland 2006, 2018 2. vollständig überarbeitete Auflage 2018, 441 [ISBN: 978-3-662-43685-1]
- Graf N: Nephroblastom (Wilms-Tumor). S1-Leitlinie 025/004 AWMF online 2016 [URI: https://www.awmf.org/ uploads/ tx_szleitlinien/ 025-004l_S1_Nephroblastom_Wilms-Tumor_2016-06-abgelaufen.pdf]
- Dome JS, Graf N, Geller JI, Fernandez CV, Mullen EA, Spreafico F, Van den Heuvel-Eibrink M, Pritchard-Jones K: Advances in Wilms Tumor Treatment and Biology: Progress Through International Collaboration. Journal of clinical oncology : official journal of the American Society of Clinical Oncology 2015 Sep 20; 33: 2999 [PMID: 26304882]
- Szavay P, Fuchs J, Leuschner I, Selle B, Graf N: Nierentumoren, in: Fuchs J (Hrsg.): Solide Tumoren im Kindesalter, Grundlagen – Diagnostik – Therapie. Schauttauer GmbH 2012, 111 [ISBN: 978-3-7945-2786-1]

 Wilms Tümörü (Nefroblastom) (461KB)
Wilms Tümörü (Nefroblastom) (461KB)